استفاده از اکسیژن – ازن درمانی برای درمان فتق دیسک گردن +عکس
اسپوندیلودیسیت گردن پس از استفاده از ازن – اکسیژن درمانی برای درمان فتق دیسک گردن
بررسی موردی و مرور ادبیات پژوهش
(مقدمه)
ازن یک آلوتروپ ناپایدار از اکسیژن است که تنش اکسیداتیو را پس از واکنش با اجزای بیولوژیکی مختلف القا می کند.پزشکان با بهره گیری از این مکانیزم، از ازن درمانی به عنوان یک عامل موضعی و سیستمی برای درمان طیفی از مشکلات نظیر ضایعات پوستی، آبسه، بیماری خودایمنی و … استفاده می کنند. در سال های اخیر، میزان استفاده از ازن درمانی در درمان اختلالات ستون فقرات (نظیر فتق دیسک) افزایش یافته است. بازبینی سیستماتیک و فراتحلیل ازن درمانی برای کمردرد ناشی از فتق دیسک، شواهد پذیرفتنی را مهیا می کند که اگر ازن درمانی به صورت بین دیسکی اعمال شود، می تواند بهبود طولانی مدت کمردرد را ایجاد نماید.

در وضعیتی که ازن مستقیما در هسته پالپوس تزریق شود، شواهدی وجود دارد که نشان می دهد ازن در آب میان دیسک ها حل شده و با پروتئوگلیکان و گلیکوزآمینوگلیکان واکنش می دهد. این واکنش مستلزم اکسیداسیون این زیرلایهها است که منجر به از هم پاشیدگی ساختار دیسک می شود. فروپاشی آن، آب محبوس شده را آزاد می کند که پس از جذب مجدد، باعث کاهش فشار بین دیسکی و احتمالا از بین رفتن درد به علت کاهش فشار بر روی ریشه عصب می شود. اگرچه برخلاف موفقیت کوتاه مدت ازن درمانی در این حوزه، پروفایل ایمنی و اثربخشی کلی آن در سطح جهان محل بحث و مجادله است.
اگرچه اسپوندیلودیسیت پایین کمر و پشت قفسه سینه رایج است، اما اسپوندیلودیسیت گردن نادر است و کمتر از ۶% از عفونت های ستون فقرات در قسمت گردن به وجود می آید. عوارض جانبی مکانیکی درمان اسپوندیلودیسیت گردن با ناپایداری بالقوه ایجادشده به وسیله لامینوپلاستی گردنی که معمولا برای کشیدن آب آبسه ها نیاز است، مرتبط می باشد. شایان ذکر است این روش باعث توسعه گوژپشتی پس از عمل جراحی و زوال آتی می شود که توسط پایداری درد و سایر علائم ناتوان کننده قابل تشخیص است.
ما در اینجا موردی از یک اسپوندیلودیسیت گردنی زیرمحوری را ارائه می کنیم که پس از کیمونوکلئولیز ازن-اکسیژن بین دیسکی برای درمان فتق دیسک گردن در فردی که متعاقبا دچار ناپایداری گردن با گوژپشتی پیشرونده شده، به وجود آمده است.
گزارش مورد
در سپتامبر ۲۰۰۵ یک زن ۵۱ ساله با سپتیسمی شدید ناشی از اسپوندیلودیسیت C6-C7 به انستیتوی ما مراجعه کرد. ۱۰ روز قبل، این فرد یک کیمونوکلئولیز ازن-اکسیژن بین دیسکی را خارج از بیمارستان برای درمان فتق دیسک گردن انجام داده بود. بیمار بیان داشت که این رویه بدون هیچ حادثه ای انجام شد چون از اشعه X برای کمک به تزریق صحیح استفاده شده بود. در هنگام پذیرش، بیمار تب داشت و از درد پخش شونده گردن گلایه می کرد.
بررسی بالینی حاکی از دمای ۳۸٫۷ درجه سانتیگراد و سفتی گردن بدون مشکل عصبی بود. علامت هافمن مثبت بود و هیچ اختلال اسفنکتر مشاهده نشد. یافته های آزمایشگاهی بیانگر لکوسیتوز بود (WBC, 57000/mm3) با آهنگ افزایش یافته رسوب گذاری گلبول های قرمز (ESR, 112 mm/h) و پروتئین C-reactive (CRP, 21 mg/L). رادیوگرافی مهره های گردن وجود فضای باریک در C6-C7 را نشان داد (شکل ۱) و MRI، آبسه گسترده اپیدورال مهره (SEA) که از C4-T1 گسترده شده، اسپوندیلودیسیت C6-C7، آبسه پیش مهره ای و فشردگی طناب نخاعی (شکل ۲) را آشکار ساخت. بیمار در واحد مغز و اعصاب پذیرش شد و هر ۸ ساعت، ۲ گرم سفتازیدیم به صورت وریدی به وی تزریق شد.
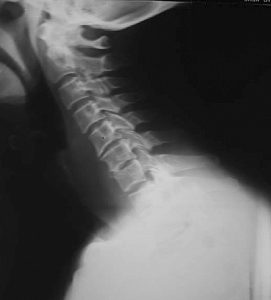
شکل ۱٫ رادیوگرافی گردن که در هنگام پذیرش انجام شد و نشان دهنده فضای باریک در C6-C7 است
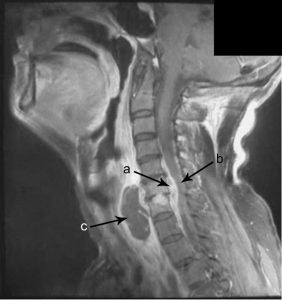
شکل ۲٫ تصویر برداری MRI از سهمی گردنی متمرکز بر T1 با کمک گادولینیوم که در زمان پذیرش انجام شد نشان می دهد (a) آبسه گسترده اپیدورال مهره (SEA) که از C4-T1 گسترده شده (b) طناب نخاعی میلیوپاتی را می توان از C5 تاC7 مشاهده کرد
در روز دوم بیمارستان، تپش قلب، تنگی نفس و هیپوکسمی در بیمار افزایش یافت. معاینه نشان دهنده اختلال عصبی پیش رونده و عمومی شامل ضعف عضلانی بود (درجه ۲-۳٫۵). جراح مغز و اعصاب درخواست تخلیه فوری آبسه و لامینکتومی فشرده ساز خلفی در سطوح C4-T1 کرد. دسترسی و تخلیه آبسه پیش مهره ای با استفاده از رویکرد استاندارد قدامی دست راستی انجام شد.
استرپتوکوک بتا همولیز از بافت آلوده اپیدورال، ایزوله شده، تا اینکه شک وجود یک سوراخ ترانسوجیال در طول ازن درمانی دیسک ظاهر شد. رشد باکتریایی در بافت خونی بیمار دیده نشد. پس از تشخیص، درمان آنتی بیوتیکی با توجه به پروتکل های محلی و توصیه های واحد بیماری های عفونی، تبدیل به وانکومایسین شد. از این نقطه به بعد، بیمار وضعیت پس از عمل رضایتبخشی داشت و کاهش بیومارکرهای التهابی مشاهده شد. او پس از چند روز با یک گردنبند طبی مرخص شد.
رادیوگرافی (شکل ۳) و MRI (شکل ۴) که یک هفته پس از عمل گرفته شده نشان می دهد هیچ فشردگی طناب نخاعی وجود ندارد، توده اپیدورال جزئی دیده می شود و یک ستون فقرات گردنی مستقیم بدون توسعه بدشکلی گوژپشتی در نمای سهمی وجود دارد. یافته های غیر عادی، محدود به افزایش رد اپیدورال باقیمانده است.
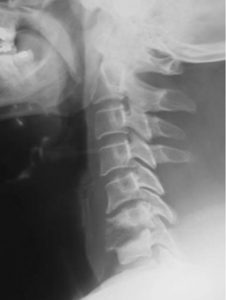
شکل ۳٫ رادیوگرافی جانبی مهره های گردن که پس از جراحی انجام شده نشان دهنده کورتاژ مهره های C6 و C7 و لمینکتومی گردن است.
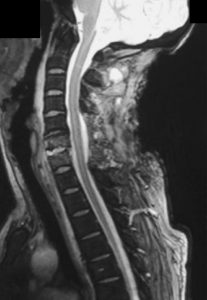
شکل ۴٫ تصویربرداری MRI از سهمی گردنی متمرکز بر T2 با کمک گادولینیوم یک هفته پس از جراحی نشانی از فشردگی طناب نخاعی و توده اپیدورال جزئی ندارد.
اگرچه، دو هفته بعد وی با درد شدید گردن و بدون اختلال عصبی یا تب به اورژانس مراجعه کرد. به شکلی جالب توجه، رادیوگرافی مهره های گردن نشان از بدشکلی گوژپشتی داشت (شکل ۵). انقباض گاردنر-ولز جمجمه فورا انجام شد و باعث بهبود کلینیکی و رادیولوژیکی شد. بیمار با همجوشی گردنی قدامی از طریق رویکرد گردنی قدامی موافقت کرد (سمت چپ برای جلوگیری از برش قبلی). کورتاژ گسترده کل ناحیه اسپوندیلودیسیت انجام شد و شامل دیسکتومی چندمرحله ای، پیوند استخوان برداشته شده از لگن به ستون فقران گردن و تثبیت C4-T1 با سیستم صفحه گردنی قدامی شکارچی بود (شکل ۶). دوره پس از جراحی بدون حادثه بود و پس از مدتی کوتاه، بیمار از نظر کلینیکی راضی بود و نشانه ای از عفونت عودکننده ستون فقرات دیده نشد.
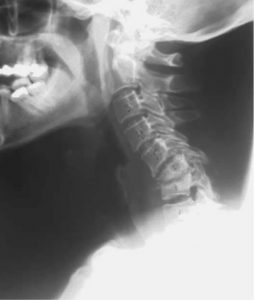
شکل ۵٫ رادیوگرافی جانبی از گردن که ۲ هفته پس از جراحی گرفته شده و نشان دهنده بدشکلی گوژپشتی است.
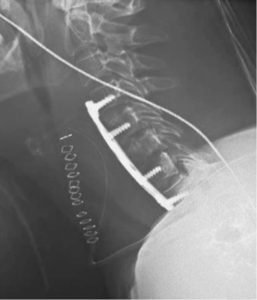
شکل ۶٫ رادیوگرافی جانبی از گردن که پس از تثبیت C4-T1 با یک سیستم صفحه گردنی قدامی شکارچی انجام شده است نشان دهنده بهبود اندک در انحنای مهره های گردن است.
پس از گذشت ۶ ماه، بیمار همچنان از درد گردن شکایت داشت. رادیوگرافی انجام شد و عدم تثبیت همجوشی C7-T1 قدامی را با بدشکلی گوژپشتی نشان داد (شکل ۷). جراحی اصلاحی انجام پذیرفت و شامل همجوشی سرویکوتوراسیک خلفی (C4-T4) با سیستم ستون فقرات کلرادو ۲ و سیستم بازسازی ورتکس بود (شکل ۸ و ۹) و نتیجه مساعدی داشت.
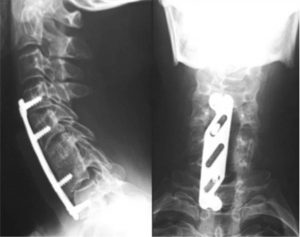
شکل ۷٫ رادیوگرافی مهره های گردن در حدود ۶ ماه پس از همجوشی قدامی نشان دهنده عدم تثبیت بخش C7-T1 به همراه بدشکلی گوژپشتی ملایم است.
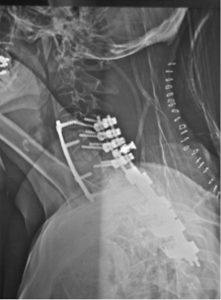
شکل ۸٫ رادیوگرافی مهره های گردن پس از جراحی اصلاحی؛ همجوشی سرویکوتوراسیک خلفی (C4-T4) (سیستم ستون فقرات کلرادو ۲ و سیستم بازسازی ورتکس)
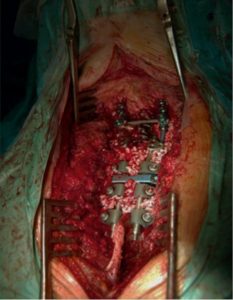
شکل ۹٫ تصویری از عمل جراحی که نشان دهنده ابزار خلفی و خودپیوندی ترکیبی با ماتریس استخوان تضعیف شده می باشد.
پس از گذشت ۱ سال، کارکرد عصبی بیمار بهبود یافت و رادیوگرافی اثری از بدتر شدن بدشکلی گوژپشتی نشان نداد و همجوشی گردنی رضایت بخش بود (شکل ۱۰). بیمار با وجود درد مقطعی شامل درد گردن و خشکی شانه، از نتیجه رضایت داشت. اثری از عود کردن یا بدتر شدن وضعیت عصب دیده نشد.
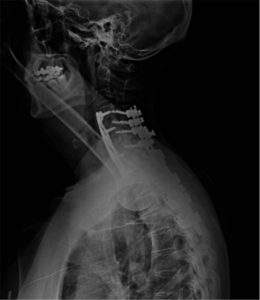
شکل ۱۰٫ رادیوگرافی از اتصال سرویکوتوراسیک پس از حدود ۱ سال اثری از بدترشدن بدشکلی گوژپشتی ندارد و همجوشی گردن رضایت بخش است.
نتیجه گیری
ما موردی از اسپوندیلودیسیت گردن را که در نتیجه عوارض ازن-اکسیژن درمانی برای فتق دیسک گردن به وجود آمده بود ارائه کردیم که به صورت مشکل مکانیکی گردن بروز پیدا کرد و احتمالا به علت لمینکتومی گسترده می باشد.
کیمونوکلئولیز ازن-اکسیژن بین دیسکی گردن، درمانی چندمنظوره است. این روش، حجم فتق دیسک را کاهش داده و در عوض ریشه عصب را فشرده می کند. ثانیا، کاهش اندازه دیسک، گرفتگی وریدی ناشی از تراکم ریزعروق را کاهش می دهد. مشخصا، بازیابی جریان نرمال باعث بهبود درد از طریق مکانیزم تشریح شده توسط فرناندز و همکاران می شود که بیان کرده بودند ریشه عصب به هیپوکسی حساس است. سومین فرضیه پزشکی این است که این روش می تواند اثرات ضد درد و ضد التهابی را از طریق تغییرات مولکولی که درد ناشی از دیسک را مسدود می کنند، فعال نماید.
ازن طبی به شکل ترکیب گازی ازن-اکسیژن با غلظت غیر سمی بین ۲۷ تا ۳۰ ug/mL استعمال می شود. قرارگیری سوزن در داخل دیسک گردن، معمولا تحت بیهوشی موضعی و با رویکرد قدامی-جانبی انجام می شود که در آن بیمار به صورت تاق باز، تحت هدایت CT یا فلوروسکوپی، از همان سمتی که محل اصلی بروز علائم است، قرار می گیرد. وضعیت ناپایدار ازن طبی که پس از حدود ۲۰ ثانیه شروع به از بین رفتن می کند، زمان محدودی را برای تزریق فراهم می کند که بیشتر از ۱۵ ثانیه نیست. نوعا هیچ دارویی قبل از این کار تجویز نمی شود، تکنیک های اسپتیک استفاده شده و رویه به صورت سرپایی انجام می شود.
در حالی که قرارگیری در معرض ازن منجر به بروز اثرات جانبی منفی می شود اما عوارض پس از درمان اکسیژن-ازن، نادر است. با این وجود، استعمال بدیع آن به عنوان یک تکنیک پوستی در درمان اختلالات ستون فقرات، مخصوصا در ناحیه کمر، نگرانی هایی را در خصوص ایمنی ایجاد کرده است. موتو و همکاران با مشاهده ۲۹۰۰ مورد گزارش کردند که هیچ عوارض عفونی یا عصبی در طول دوره کوتاه مدت یا بلند مدت پس از درمان دیده نشده است. به علاوه، فقط سه عارضه عفونی موضعی در پیشینه پژوهش گزارش شده است. گروه فورت بیان کرد که اسپوندیلودیسیت در ستون فقرات کمر پس از تزریق بین دیسکی اکسیژن-ازن ایجاد شده است؛ مندز و همکاران، یک استافیلوکوکوس اورئوس و آبسه داخل شکمی را پس از شش دوره درمان اکسیژن-ازن گزارش کردند؛ و بو و همکاران اولین و تنها مورد اسپوندیلودیسیت گردن مرتبط با آبسه اپیدورال ستون فقرات (SEA) ناشی از اکسیژن-ازن درمانی برای فتق دیسک گردن را گزارش کردند؛ مشابهت هایی با مورد ما شامل توسعه عفونت گردنی با SEA و ناپایداری پس از دبریدمان و تفاوت هایی نیز شامل مسئله تکنیک سترونی به جای سوراخ کردن مری گزارش شده است. سایر عوارض جانبی سیستمی عبارتند از عفونت شدید خونی، لخته میان مهره ای، خونریزی دوطرفه عدسی قرنیه ای و مرگ ناگهانی ناشی از آمبولی گاز.
در این گزارش، استرپتوک بتا همولیتیک، باکتری مقیم مجرای تنفسی ایزوله شد. این امر حاکی از سوراخ شدن مری در طول ازن درمانی دیسک است که پیشتر گزارش نشده بود. بیمار ما مستعد هیچ ریسک فاکتوری نبود و به علت تشدید سریع مشکل عصبی و عدم موفقیت اندازه گیری های سنتی، یک جراحی اورژانسی برای رفع فشرده سازی ضروری بود.
درمان اسپوندیلودیسیت گردن شامل (الف) تخلیه آبسه برای معکوس کردن سپسیس و کسب متریال اضافی برای کاشت و تحلیل پاتولوژیکی؛ (ب) رهایی از فشردگی از بافت مرده اپیدورال، تشکیل آبسه یا گوژپشتی؛ (ج) تثبیت ستون فقرات با یا بدون ابزار؛ (د) درمان آنتی بیوتیکی مناسب برای ریشه کن کردن عفونت و کاهش شانس عود است. از منظر تاریخی، اکثر آبسه های اپیدورال ستون فقرات با اسپوندیلودیسیت هایی که در طناب نخاعی واقع شده اند مرتبط است بنابراین جدا کردن بافت مرده غالبا در ابتدا انجام می شود. لمینکتومی گردن به تنهایی عامل ۶ تا ۴۷ درصد از گوژپشتی پستالامینکتومی است که منجر به تغییر آهنگ زوال عصبی می شود (۱۰ تا ۳۹ درصد). به شکلی مشابه با تحقیق بو و همکاران، بیمار ما در ابتدا متحمل لمینکتومی گسترده بدون همجوشی شدند. این امر منجر به بدشکلی گوژپشتی شد که همجوشی سرویکوتوراسیک را ضروری کرد. خوشبختانه هیچ اختلال عصبی شدیدی رخ نداد. رادیوگرافی پس از ۶ ماه از همجوشی سرویکوتوراسیک، عدم یکپارچگی را در C7-T1 نشان داد که احتمالا به علت ناپایداری بنای این قسمت است. این امر منجر به همجوشی خلفی یا در برخی موارد همجوشی ترکیبی خلفی و قدامی می شود. با همجوشی بلند گردنی که در C7 به پایان می رسد، ما ترجیح می دهیم همجوشی را در طول اتصال سرویکوتوراسیک گسترش دهیم تا توان بالقوه برای شکستگی نواحی همسایه و ناحیه ای از ضعف در سطح آرترودز اتصال سرویکوتوراسیک که می تواند به عدم موفقیت همجوشی کمک کند را کاهش دهیم.
پس از جداسازی بافت عفونی ستون فقرات گردن، بازسازی عیب و دستیابی به یک بنای پایدار با یا بدون ابزار برای درمان عفونت یا جلوگیری از گوژپشتی توصیه می شود. شوشا و همکاران در بررسی ۳۰ اسپوندیلودیسیت گردنی متوالی، خبر از نتایج خوب پس از انجام جراحی براساس دو قاعده دادند: (۱) برداشتن بسیار دقیق قسمت مرده شامل برداشتن تمام بافت های نکروزی، تخلیه SEA و کاهش فشار کانال ستون فقرات؛ (۲) بازسازی عیب و دتسیابی به یک بنای پایدار با یا بدون ابزار. از سوی دیگر، موزی و همکاران، هشت مورد با اسپوندیلودیسیت گردنی و SEA درمان شده با جراحی (دیسککتومی، برداشتن عضو مرده و کاهش فشار کانال ستون فقرات) بدون هرگونه بازسازی و بدون آرترودز را ارائه کردند. نتایج مناسب همجوشی بدون گوژپشتی گزارش شد. شاد و همکاران از وجود بدون علامت کلونی باکتری ها در نزدیکی صفحه های قدامی برداشته شده، ۱ سال پس از جراحی در ۴ مورد از ۵ مورد اسپوندیلودیسیت گردن خبر دادند.
مهم است اشاره کنیم که این مطالعات شامل نمونه های محدودی است. بنابراین همچنان مجادله در خصوص بهترین شیوه مدیریت اسپوندیلودیسیت گردن وجود دارد زیرا هم روش تک فازی و هم دو فازی توصیه شده است. هیچ راهنمای روشنی برای استفاده از ابزار گردنی در درمان عفونت های ستون فقرات گردن یا درمان با آنتی بیوتیک مناسب وجود ندارد و به نظر می رسد هر پزشک نظر خود را داشته باشد. براساس شواهد پیشینه پژوهش و ناهمگونی میان نمونه ها نمی توان یک نظر قطعی و جامع در خصوص بهینه ترین استراتژی جراحی ارائه داد. مزیت بسیج اولیه در بیماران متحمل عمل تک فازی، کاهش نرخ عوارض جانبی نظیر ذات الریه و ترمبوز عمیق وریدی است. از بین بردن کامل عفونت پیش از جراحی دو فازی باید به وسیله نرمال سازی سطح ESR و CRP تایید شود و مزیت نسبی این روش از نظر تئوری، ریسک کمتر عود عفونت و دستیابی به همجوشی رضایتبخش است.
در مجموع، این مورد نشان می دهد که ایمنی اکسیژن-ازن درمانی بین دیسکی پیاده سازی نشده است و عوارض جانبی مرتبط به شکل چشمگیری در ادبیات پژوهش به چشم می خورد. در تضاد با سایر محل های عفونت ستون فقرات، اسپوندیلودیسیت گردن، نادر است اما اگر اختلالات عصبی و عملکردی رخ دهد می تواند عوارض ویرانگری داشته باشد. بنا به تجربه ما، یک بنای پایدار در درمان اسپوندیلودیسیت گردن ضروری است مخصوصا اگر ناپایداری گردن، پیش یا پس از برداشتن عضو مرده ظاهر شود؛ در این وضعیت باید در صورت امکان از برداشتن ترکیبی قدامی/خلفی عضو مرده خودداری شود. درمان مناسب ناپایداری گردن وابسته به سطوح درگیر است و گزینه های جراحی شامل قدامی، خلفی یا همجوشی ترکیبی می باشد؛ یک بنای پایدار در هنگامی که نگرانی برای ناپایداری وجود داشته باشد ضروری است.




